Entendiendo el funcionamiento de los marcapasos
De forma resumida, podemos decir que la misión fundamental del corazón es bombear la sangre, para que ésta circule de forma continua a través de los vasos sanguíneos transportando oxígeno y nutrientes a todas las células del organismo.
Para impulsar la sangre, el músculo cardíaco realiza su función en dos tiempos: una fase de contracción (conocida como sístole); y posteriormente una fase de relajación (llamada diástole) para poder llenarse de sangre antes de una nueva contracción.
Cuando queremos mover una mano, un impulso eléctrico debe viajar, a través de las fibras nerviosas, desde nuestro cerebro hasta el músculo de la mano para ordenarle que se contraiga.
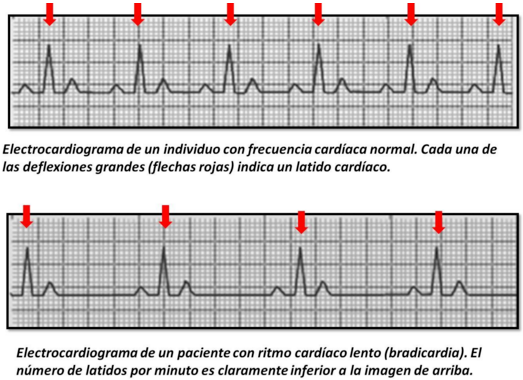
Del mismo modo que cualquier otro músculo, el corazón también necesita recibir impulsos eléctricos que le digan cuándo debe contraerse y cuándo relajarse. Pero la actividad del corazón, a diferencia de otros músculos, no depende de nuestros deseos, sino que posee un sistema de conexiones nerviosas que funcionan de modo autónomo, es decir, independientes de nuestra voluntad. La frecuencia a la que el corazón se contrae cuando estamos en reposo puede variar entre 60 y 90 veces por minuto; y podemos detectarlo cuando nos palpamos el pulso.
Vídeo con activación normal del corazón. En amarillo se representa el impulso eléctrico que “ordena” al músculo cardíaco que se contraiga o que se relaje.
Siguiendo con el ejemplo anterior, cuando sufrimos una lesión en un nervio de la mano se puede producir una parálisis de la misma; pues bien, los nervios del corazón en ocasiones también pueden sufrir daños y afectar la función cardíaca.
Cuando se daña alguna parte de este sistema eléctrico, el corazón puede latir de forma muy lenta o irregular. Para resolver estos casos la ciencia ha desarrollado unos dispositivos electrónicos capaces de producir estímulos eléctricos y transmitirlos a determinadas zonas del músculo cardíaco para que éste pueda contraerse a una frecuencia adecuada.
¿Qué es y de qué se compone un marcapasos?
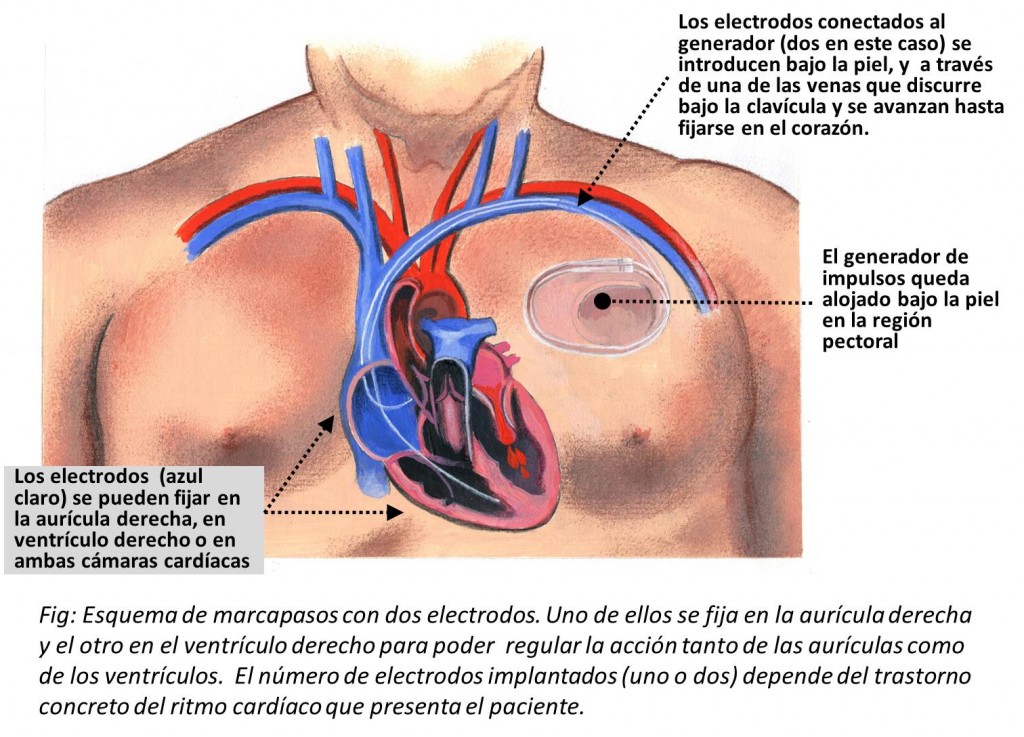
Como hemos mencionado antes, un marcapasos es un dispositivo electrónico diseñado para producir impulsos eléctricos que puedan estimular al músculo cardíaco en los casos en que falla la estimulación fisiológica o normal. Los impulsos eléctricos, una vez generados, deben ser transmitidos al músculo cardíaco; y, para ello, se requiere un cable (electrodo) que conecte el dispositivo con el músculo del corazón. De esta forma, podemos decir que este sistema de estimulación consta de un generador de impulsos eléctricos (marcapasos propiamente dicho) y un electrodo.
El marcapasos o generador de impulsos es una carcasa metálica pequeña, del tamaño de los antiguos relojes de bolsillo, que contiene los circuitos electrónicos y la batería del marcapasos.
El cable de estimulación o electrodo, es un conductor recubierto de un tipo de aislante, que transmite el impulso eléctrico a una determinada zona del corazón.
Los marcapasos son pequeños ordenadores que “vigilan” continuamente el ritmo del corazón; si en algún momento no se produce un latido cardíaco, el marcapasos es capaz de detectarlo y, en ese momento, envía una señal eléctrica a través de los cables (electrodos) para que el corazón se contraiga.
 Los marcapasos pueden estar conectados a uno o más electrodos dependiendo de las zonas del corazón que necesitemos estimular.
Los marcapasos pueden estar conectados a uno o más electrodos dependiendo de las zonas del corazón que necesitemos estimular.
¿Cuándo hay que colocar un marcapasos?
Los marcapasos se implantan por diferentes motivos pero la causa más común es porque la frecuencia a la que late el corazón es muy lenta (se denomina bradicardia). Cuando la frecuencia es muy lenta, el corazón no es capaz de bombear la cantidad de sangre adecuada y la persona puede presentar mareos, pérdida de conocimiento, fatiga, dolor de pecho o incluso confusión mental. Si nos palpáramos el pulso en este momento, podríamos notar que los latidos cardíacos van muy lentos.
¿Cómo se colocan los marcapasos?
El implante de un marcapasos requiere una intervención quirúrgica habitualmente realizada por cardiólogos o médicos intensivistas. Es un procedimiento sencillo y suele tener pocas complicaciones. En la mayor parte de los casos, se realiza con el paciente despierto o con sedación ligera.
Normalmente, los marcapasos se colocan en el lado izquierdo, ya que la mayor parte de la población es diestra y el procedimiento quirúrgico es más sencillo cuando se realiza en ese lado. Recuerde, si usted es zurdo dígaselo a su médico para que tenga en cuenta este aspecto antes de la intervención.
Después de administrar anestesia en la zona donde vamos a colocar el marcapasos, pinchamos una vena que pasa por debajo de la clavícula. A través de esa punción introducimos uno o más cables hasta el corazón. Tras fijar los cables en las paredes del corazón y comprobar que funcionan correctamente, se realiza una pequeña incisión en la piel y se coloca el generador del marcapasos conectado a los cables o electrodos. Finalmente, se sutura la piel dejando todo el sistema debajo de la misma.
El día después del implante, se le realizará una radiografía del tórax para comprobar que los electrodos no se hayan desplazado y que no existan complicaciones en relación con la intervención quirúrgica. En esa visita también se revisará que el marcapasos funcione correctamente. Si no se aprecian complicaciones y el dispositivo funciona como se espera, se podrá proceder al alta hospitalaria.
¿Qué complicaciones puede tener el implante de un marcapasos?
Como hemos dicho anteriormente, el implante de un marcapasos no es un procedimiento demasiado complejo, y habitualmente tiene pocas complicaciones. Sin embargo, a pesar de que las complicaciones no son muy frecuentes (en torno a un 4% en total), en algunos casos pueden llegar a ser muy importantes.
La complicación más frecuente es la formación de un hematoma donde se aloja el marcapasos. Los hematomas se suelen resolver por sí solos; pueden producir dolor o molestias; y únicamente unos pocos son importantes. El mayor problema de los hematomas es que facilitan las infecciones. En general, el riesgo de infección es bajo (tan sólo un 1% de los casos) debido a que se toman las precauciones necesarias para evitarlas, pero sus consecuencias podrían ser muy importantes si la infección se extiende y afecta al corazón.
Otra posible complicación, aunque poco frecuente es la punción accidental del pulmón. La vena a través de la cual se colocan los electrodos pasa muy cerca del pulmón, y es posible que se “pinche” la membrana que recubre el pulmón durante el procedimiento. Cuando esto sucede, se produce salida de aire desde el pulmón, acumulándose aire entre el pulmón y la pared interna del tórax lo que puede producir dificultad para respirar. A esta complicación la llamamos neumotórax, y para resolverlo a veces es necesario colocar un tubo en el tórax para extraer el aire acumulado. Con estas medidas, lo habitual es que el proceso se resuelva completamente entre 2 o 4 días sin secuelas, pudiendo darse de alta al paciente.
Existen otras complicaciones más graves (como la perforación cardiaca), que pueden requerir cirugía cardíaca, pero que, afortunadamente, ocurren de forma muy esporádica.
Me acaban de implantar un marcapasos, ¿Qué cuidados debo de tener con la herida?
Al día siguiente de la intervención, además de revisar el dispositivo electrónico, realizará la cura de la herida una enfermera especializada. En nuestro centro, recomendamos que, tras realizar la cura de la herida, no se levante el apósito que se ha colocado hasta ser evaluado de nuevo a los 7 – 10 días en la consulta de enfermería. En esa revisión, si la herida ha cerrado adecuadamente se retirarán los puntos o grapas. Solo se deberá cambiar el apósito si este se moja o se ensucia.
Durante el primer mes, y en especial durante la primera semana, se debe evitar realizar movimientos bruscos y cargar pesos con el brazo del lado donde se le implantó el marcapasos. En el caso de las mujeres, recomendamos el uso de sujetador, ya que el peso de las mamas puede producir desplazamientos del dispositivo.
Recomendamos a nuestros pacientes acudir a la consulta de marcapasos (sin necesidad de solicitar cita previa) en caso de presentar cualquiera de los signos o síntomas que se mencionan a continuación:
- Fiebre (temperatura superior a 38°C).
- Dolor intenso en zona de marcapasos.
- Observe supuración y/o sangrado activo de la herida quirúrgica.
- Aumente el tamaño del hematoma en la zona donde se alojó el marcapasos.
En cualquier caso, no deberían realizarse punciones ni manipular en la zona del marcapasos por parte de personal no especializado en el manejo de estos dispositivos. El personal de la unidad de marcapasos asumirá el manejo de cualquier complicación del procedimiento.
¿Cuándo puedo empezar a conducir?
Depende del tipo de permiso de conducir que usted tenga. En el documento del Código de Tráfico y Seguridad Vial, publicado por Dirección General de Tráfico, el 22 de julio de 2015, separa los permisos de conducir en dos grupos:
Grupo 1: AM A1, A2, A, B, B + E y LCC
|
Transcurrido un mes desde la aplicación del marcapasos, con informe favorable de un especialista en cardiología, se podrá obtener o prorrogar el permiso o licencia con un período de vigencia establecido a criterio facultativo.
|
Grupo 2: BTP, C1, C1 + E, C, C + E, D1, D1 + E, D, D + E
|
Transcurridos tres meses desde la aplicación del marcapasos, con informe favorable de un especialista en cardiología, y siempre que se cumplan los demás criterios cardiológicos, se podrá obtener o prorrogar el permiso con un período de vigencia máximo de dos años.
|
Es importante resaltar que el uso del cinturón de seguridad sigue siendo obligatorio y que el uso de almohadillas en el cinturón no está permitido.
¿Cada cuánto tiempo se debe revisar mi marcapasos?
Cuando usted sea dado de alta tras el implante de su marcapasos, se le dará el esquema de las revisiones. En nuestro centro, además de citar al paciente a los 7 días de la intervención para retirar puntos, se realiza una primera revisión al mes del alta. Posteriormente, se realiza otra a los 3 meses; y, finalmente, hacemos revisiones periódicas cada 6 a 12 meses.
Es muy importante que no olvide acudir a sus revisiones.
¿Cuánto dura la batería del marcapasos y como se sabe si se está agotando?
La duración de la batería depende en gran medida del tipo de trastorno por el que se le indicó, de las funciones que tenga programadas y del estado de los cables. En general, un marcapasos moderno, con los cables en buen estado, dura aproximadamente 8 – 10 años.
Durante las revisiones periódicas, además de comprobar la integridad del sistema, se revisa el estado de la batería. Cuando la batería se aproxima a su fin de vida el programador nos da una alerta y un tiempo aproximado de la vida que le queda a la batería. En estos casos, las revisiones serán más cercanas hasta que se plantee el recambio del dispositivo.
¿Puedo hacer ejercicio físico?
En general, usted podrá retomar su actividad física normal después del implante del marcapasos. Sin embargo, para realizar ciertas actividades como la natación o la caza, es recomendable que lo consulte con su médico especialista. La natación no está contraindicada en la mayoría de los pacientes, pero se recomienda que no lo haga sin compañía.
Por otro lado, debe evitar realizar deportes que supongan contacto físico brusco que pueda hacerle caer y/o golpearse en la zona del implante, ya que el dispositivo o los cables podrían resultar dañados.
¿Puedo Viajar?
La mayoría de las personas con marcapasos implantados pueden viajar libremente a menos que tenga otros padecimientos que supongan alguna restricción. La clave para viajar con confianza es planificar el proceso de antemano. Antes de salir de viaje:
- Solicite a su médico recomendaciones específicas relativas a los cuidados o la actividad a realizar.
- Pregúntele a su médico los pasos que debe dar si siente malestar o experimenta algún síntoma.
- Lleve siempre con usted la tarjeta de identificación de su marcapasos.
- Solicite a su médico una copia del impreso que suministra el programador del marcapasos. En algunos casos, este informe que facilita el programador puede imprimirse en el idioma del país al que planea viajar.
Al pasar por los controles del aeropuerto, usted deberá identificarse como portador de un marcapasos y mostrar al guardia su tarjeta del marcapasos. El guardia podrá pedirle que pase por el detector de metales. Esto, en la mayoría de casos, no afecta al marcapasos, pero es recomendable que usted pase por el detector con un paso continuo y sin detenerse. En caso de que sienta que se marea, aléjese del detector y avise al guardia de seguridad. Si salta la alarma del detector, esto es simplemente porque ha detectado el metal en usted. En este caso, el guardia de seguridad puede que utilice un detector manual de metales, si es así, indíquele al guardia donde tiene colocado el marcapasos y pídale que no pase el detector por encima de él.
En la mayoría de los aeropuertos, los protocolos de actuación en caso de pacientes portadores de dispositivos están muy bien definidos, por lo que usted, normalmente, solo deberá identificarse como portador de marcapasos.
¿Puedo tomar el sol?
Si, puede tomar el sol, pero con precaución. No debe exponer la piel sobre el generador del marcapasos durante largas horas al sol, porque podría recalentar el metal que envuelve al marcapasos y producir una quemadura interna. Esto no quiere decir que no pueda tomar el sol, pero siempre debe tomar la precaución de no permanecer al sol durante horas. Cuanto más caliente el sol, procure permanecer menos tiempo expuesto al mismo.
¿Puedo utilizar el teléfono?
Los teléfonos fijos e inalámbricos son seguros. El llamado «móvil» puede producir interferencias transitorias que se evitan colocándolo sobre el oído opuesto al lado donde esté ubicado el marcapasos y trasportándolo en el bolsillo de la chaqueta o cinturón opuestos a la zona del marcapasos. Las antenas repetidoras de telefonía móvil no representan riesgo siempre que se mantenga a una distancia superior a 2 metros.
¿Qué aparatos eléctricos y electrodomésticos puedo utilizar y cuáles debo evitar?
Los electrodomésticos habituales y los equipos informáticos no producen interferencias siempre que los aparatos se hallen en buen estado de conservación, tengan toma a tierra y no se coloquen sobre la zona donde se halla el marcapasos. En todo caso, la mejor fuente de información es su médico, si tiene cualquier duda, no dude en consultárselo.
Puede consultar documento anexo en esta web para situaciones particulares
Los reproductores de música digital («iPods») y los «walkie-talkies» pueden producir interferencias transitorias sin son utilizados a menos de 15 centímetros. Se debe evitar el uso de las emisoras potentes de radioaficionados; y, si se van a utilizar, se debe mantener una distancia de al menos 30 cm.
Según las recomendaciones de algunos fabricantes de marcapasos, se debe mantener una distancia de al menos 2 pies (60 centímetros aproximadamente) de las cocinas con placas de inducción.
Puede pasar por los sistemas antirrobos de los comercios pero sin apoyarse ni detenerse en ellos.
Nunca se ponga a manipular los distintos elementos del motor de su coche con el «capó» levantado y el motor en marcha.
A diferencia de la mayoría de las herramientas eléctricas de uso doméstico, los equipos de soldadura y las sierras mecánicas son herramientas que pueden afectar con más frecuencia al funcionamiento normal de su marcapasos.
Los marcapasos actuales cuentan con un sistema que detecta el movimiento del cuerpo y aumenta la frecuencia del corazón para que se adapte mejor al ejercicio. Los aparatos que vibran (motosierras, cortacésped, etc.) pueden activar el sensor del marcapasos, y hacer que éste aumente la frecuencia cardíaca de manera innecesaria.
Para saber más….
AUTOR
- Dr. Juan Pablo Abugattás de Torres
Cardiólogo. Complexo Hospitalario Universitario de Ferrol.
DESCARGA MARCAPASOS.pdf
Puedes valorar este artículo y dejar un comentario,



 Los marcapasos pueden estar conectados a uno o más electrodos dependiendo de las zonas del corazón que necesitemos estimular.
Los marcapasos pueden estar conectados a uno o más electrodos dependiendo de las zonas del corazón que necesitemos estimular.