El sistema cardiovascular garantiza que cada uno de los órganos de nuestro cuerpo reciba sangre rica en oxígeno y nutrientes. Del mismo modo que los músculos de las piernas necesitan esa sangre rica para poder moverse, nuestro cerebro también necesita recibir oxígeno y nutrientes para poder pensar con claridad, o simplemente para mantener la consciencia.
Si el flujo de sangre a nuestro cerebro se reduce de forma importante, o se interrumpe durante 3 ó 4 segundos, podemos tener sensación de mareo y confusión; si esta situación se prolonga durante más tiempo, de 6 a 9 segundos, siempre vamos a sufrir una pérdida de conciencia.
¿Qué es el síncope?
El síncope -popularmente denominado “desmayo”, “desvanecimiento” o “lipotimia”- consiste en una pérdida transitoria de la consciencia, habitualmente de menos de uno o dos minutos de duración, y con recuperación espontánea posterior y sin secuelas.
Se debe a una falta de irrigación sanguínea cerebral transitoria, y es un cuadro relativamente frecuente. En la mayoría de las ocasiones es benigno, es decir, que no va a poner en riesgo su vida. Sin embargo, es recomendable la evaluación por su médico, ya que a veces puede traducir un problema serio, sobre todo cuando usted padece una enfermedad cardíaca previa
¿Cuál es la causa del síncope?
Existen diversas causas. En general, se produce tras cualquier situación que produzca una bajada brusca y transitoria de la tensión arterial, o una bajada en las pulsaciones o la fuerza del corazón:
Tener el ritmo cardíaco lento o pausas entre los latidos es una de la causas de síncope.
¿Es frecuente el síncope?
El síncope supone una causa muy frecuente de consulta médica, tanto en Atención Primaria como en urgencias del hospital.
Respecto a la edad a la que se presenta, existen dos etapas de la vida en que es más frecuente: entre los 10 y los 30 años, donde existe un mayor número de episodios en mujeres; y, gradualmente, a partir de los 60 años, donde no existe diferencia entre sexos. Es importante recalcar que, cuanto mayor es la edad a la que se presenta el síncope, mayores son las probabilidades de que tenga origen en una patología cardíaca relevante.
¿Qué síntomas puede tener?
Normalmente, el síncope ocurre estando de pie. Puede suceder de repente, o bien estar precedido por una sensación que los pacientes describen como:
¿Cuándo requiere atención urgente?
Aunque ya hemos dicho que la mayoría de los síncopes son benignos, debemos sospechar una patología potencialmente grave en caso de que el síncope sea precedido o acompañado de los siguientes síntomas o condiciones:

En general, todos los pacientes que presentan un síncope deberían ser evaluados por su Médico de Familia, aunque si presenta cualquiera de las condiciones antes mencionadas, es aconsejable que solicite ayuda en los servicios de urgencias 061.
¿Cómo se diagnostica?
El diagnóstico del síncope supone un reto para su médico. Piense que, como la pérdida de conciencia es breve, cuando usted llega a la consulta, ya se ha recuperado completamente. Su facultativo debe averiguar qué le ocurrió en el momento exacto en que usted perdió el conocimiento, lo cual, en ocasiones no es una tarea sencilla.
Para el diagnóstico del síncope, lo más importante es la entrevista con el paciente. La clave es obtener toda la información posible, por lo que resulta útil también la información que puedan proporcionar los testigos del episodio.

Durante la consulta, su médico puede hacerle preguntas del tipo:
- ¿Notó que se iba a desmayar?
- ¿Perdió completamente la conciencia?
- ¿Sabía dónde estaba y qué le pasó cuando recuperó la conciencia?
- ¿Hacía calor o había mucha gente?
- ¿Es la primera vez que le pasa?
- ¿Qué medicación toma habitualmente?
Los datos obtenidos de la entrevista clínica y la exploración física serán suficientes para determinar la causa del síncope hasta en la mitad de los casos. En la otra mitad, su médico tendrá que realizar pruebas que le ayuden a determinar el origen.
Entre los estudios complementarios pueden estar los siguientes:
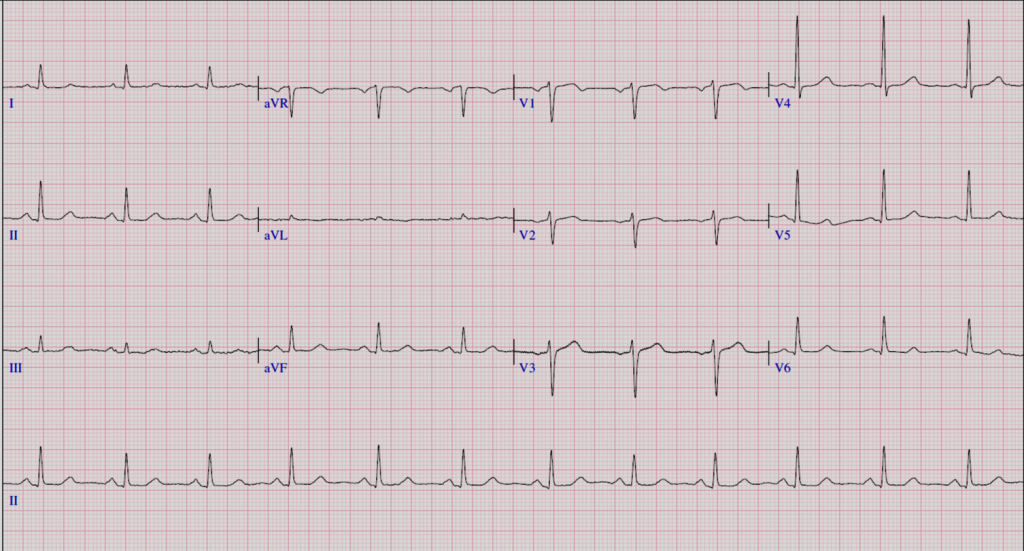
Fig. Electrocardiograma de un individuo con el ritmo cardíaco normal.
En casos muy concretos pueden requerirse otras pruebas adicionales.
Dispone de información adicional de estas pruebas en la sección dedicada a pruebas y procedimientos de la web.
¿Cómo se trata el síncope?
Como ya hemos mencionado, lo más importante es diagnosticar el origen del síncope, porque el tratamiento depende de su causa.
En los pacientes en que se ha descartado patología cardíaca relevante, el objetivo es identificar factores desencadenantes (levantarse bruscamente, permanecer mucho tiempo de pie, miedo ante la visión de sangre, etc.). En estos casos, el mejor tratamiento será evitar aquellas situaciones que provocan el síncope.
Medidas tan sencillas como beber más agua y evitar los cambios posturales bruscos pueden mejorar los síntomas, e incluso hacerlos desaparecer completamente.
En casos muy puntuales, su médico puede indicarle tratamientos farmacológicos o realizar intervenciones según el origen del problema:
Recomendaciones generales
¿Dónde puedo obtener más información?
- Página web en castellano con información sobre el síncope.
https://medlineplus.gov/spanish/ency/article/003092.htm
- Página web de con información útil :
http://sintomastratamiento.com/dolor-enfermedad-trastorno/sincope-tratamiento-causas-sintomas-diagnostico-y-prevencion/
Autor:
Cardiólogo. Complexo Hospitalario Universitario de Ferrol.
DESCARGA SÍNCOPE O DESMAYO
Puedes valorar este artículo y dejar un comentario,


Deja una respuesta
Lo siento, debes estar conectado para publicar un comentario.