El ritmo cardíaco normal
De forma resumida, podemos decir que la misión fundamental del corazón es bombear la sangre para que ésta circule de forma continua a través de los vasos sanguíneos, transportando oxígeno y nutrientes a todas las células del organismo.
El corazón se encuentra dividido en 4 compartimentos: dos aurículas y dos ventrículos. Como se ve en el vídeo, el óptimo funcionamiento del corazón requiere que las aurículas y los ventrículos se contraigan de un modo secuencial y orginazada.
Del mismo modo que cuando queremos mover una mano necesitamos enviar una señal a través de un nervio que indique a los músculos que se contraigan, el corazón tiene un tejido nervioso que funciona de modo autónomo, y se encarga de que las diferentes cámaras se contraigan de forma ordenada.
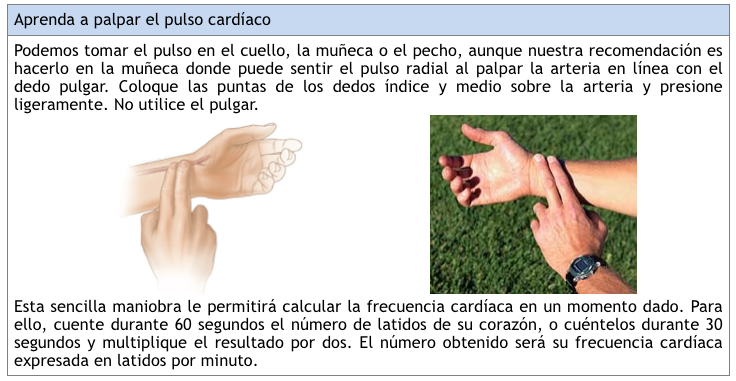
A medida que late su corazón e impulsa la sangre a través del cuerpo, usted puede sentir una palpitación (su pulso) en cualquier punto en el que se encuentre una arteria cerca de la superficie de su piel.
El corazón de un individuo saludable late de forma regular, y a una frecuencia en condiciones de reposo entre 60 y 100 latidos por minuto.
¿Qué es la fibrilación auricular?
La fibrilación auricular es una arritmia cardíaca, es decir, una irregularidad en el ritmo cardíaco, y es debida a que las aurículas se contraen de una forma rápida y desordenada (fibrilación). El resultado visible es que el pulso cardíaco se presenta desorganizado (arritmia), y, habitualmente, más rápido de lo normal.
Para comprender mejor el funcionamiento normal del corazón recomendamos revisar el capítulo que trata el sistema cardiovascular.
¿Es frecuente la fibrilación auricular?
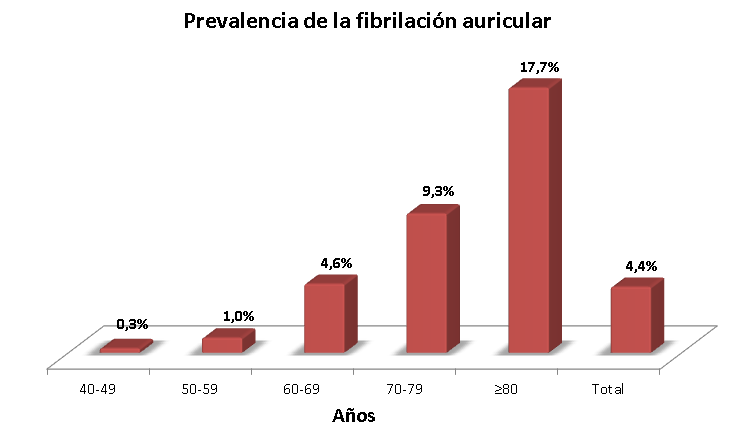
La fibrilación auricular es más común en personas de más de 60 años, pero también puede presentarse en individuos más jóvenes. Es la arritmia cardíaca más frecuente; y se calcula que alrededor de un millón de personas padecen este trastorno en España.
Gómez-Doblas JJ, et al. Prevalence of Atrial Fibrillation in Spain. OFRECE Study Results. Rev Esp Cardiol. 2013. [Epub ahead of print]
En este estudio sobre el comportamiento de esta arritmia en la población española se muestra que, en los individuos jóvenes, la posibilidad de presentar fibrilación auricular es muy baja, pero a partir de los 60 años comienza a aumentar, hasta superar el 15% en las pesonas mayores de 80 años.
¿Cómo se diagnostica la fibrilación auricular?
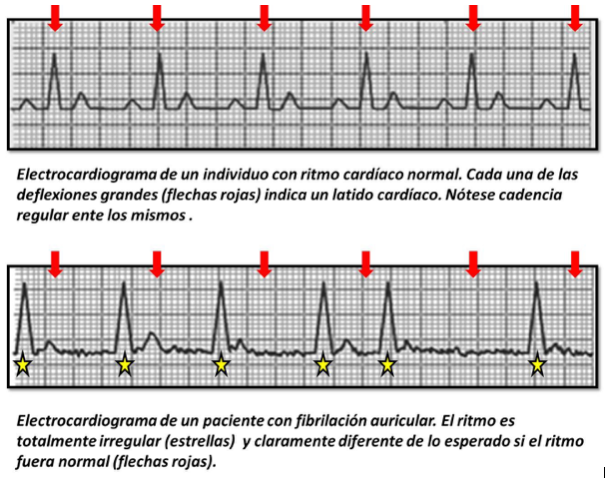
El diagnóstico de la fibrilación auricular no es difícil. Podemos sospecharla cuando al palparnos el pulso lo notamos completamente irregular; pero, para confirmar el diagnóstico, necesitamos realizar un electrocardiograma.
El electrocardiograma (también llamado ECG) es un estudio sencillo que permite registrar la actividad eléctrica del corazón, y, de ese modo, evaluar el ritmo cardíaco. Cuando el paciente tiene Fibrilación Auricular, observaremos un ritmo cardíaco completamente irregular, dato que es característico y suficiente para diagnosticar esta enfermedad (ver imagen).
En algunos pacientes, la fibrilación auricular solo se presenta de forma episódica, con crisis que alternan con períodos con ritmo cardíaco normal. En estos casos, a veces el electrocardiograma realizado en un momento dado puede no detectar la arritmia, por lo que en ocasiones optamos por aparatos que registren el ritmo cardíaco durante 24 horas o más seguidas. El dispositivo capaz de realizar este registro continuo se denomina Holter.
¿Por qué se produce la fibrilación auricular?
Aunque en ocasiones la fibrilación auricular puede pesentarse en individuos con un corazón estructuralmente normal, lo habitual es que las personas con esta arritmia tengan algún tipo de anomalía a nivel cardíaco. La causa más frecuente de esta arritmia en nuestro país es la presión arterial elevada (hipertensión arterial), sobre todo en los casos en que no está bien controlada, ya que esto causa una sobrecarga al corazón que predispone a la aparición de esta arritmia.
Existen otras enfermedades que también pueden «sobrecargar» al corazón además de la hipertensión como, por ejemplo, las enfermedades de las válvulas cardíacas o las enfermedades de las arterias del corazón. La aparición de la fibrilación auricular también se ha relacionado con la diabetes u otras enfermedades hormonales como los problemas de la glándula tiroides.
¿Qué síntomas produce la fibrilación auricular?
El síntoma más frecuente son las palpitaciones, que se describen como la sensación incómoda del latido cardíaco localizada habitualmente en la región izquierda del pecho. Algunos pacientes manifiestan cansancio fácil al caminar, o incluso falta de aire al hacer pequeños esfuerzos (insuficiencia cardíaca); pero también existen algunas personas en las que la arritmia no produce síntomas.
¿Qué ocurre cuando le diagnostican fibrilación auricular?
La fibrilación auricular en sí misma no supone un riesgo directo e inmediato para su vida, pues muchos pacientes pueden vivir con esta arritmia durante décadas.
Lo preocupante cuando detectamos fibrilación auricular en uno de nuestros pacientes es que la actividad desorganizada de las aurículas conduce a que éstas no se contraigan correctamente. Como consecuencia de ello, se produce un remanso en la sangre que circula por las aurículas que predispone a que se formen coágulos de sangre en ese lugar.
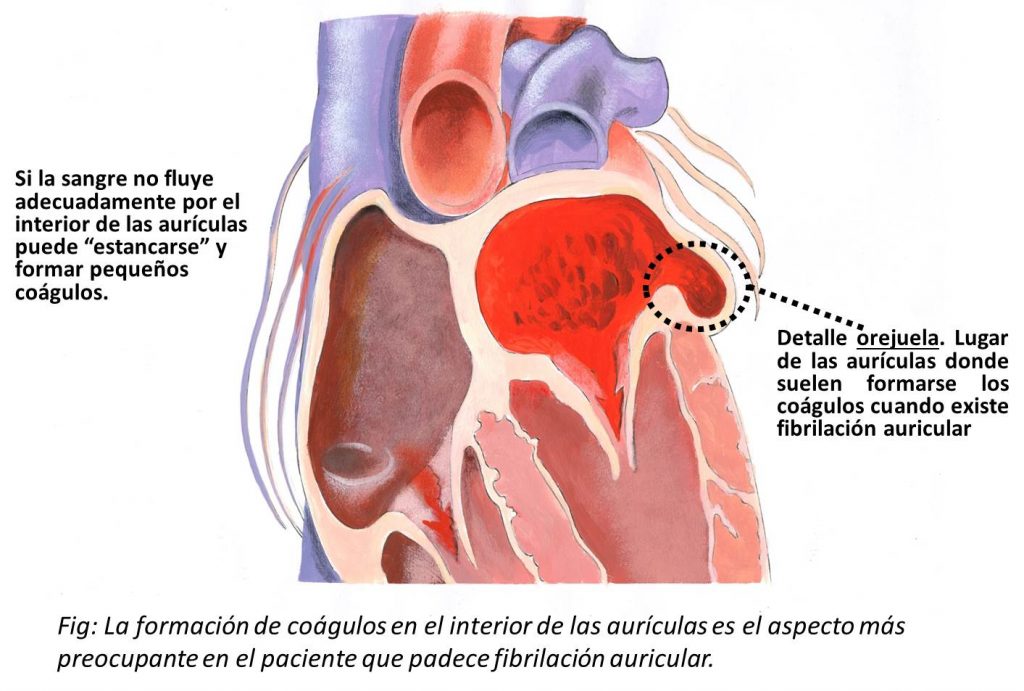
El mayor problema es que estos coágulos pueden desprenderse de la aurícula y salir hacia el torrente circulatorio. Cuando esto sucede, lo más frecuente es que lleguen al cerebro (embolia cerebral), donde, al obstruir una arteria, produce una lesión cerebral (accidente cerebrovascular o ictus) que se va a traducir en una parálisis de una parte del cuerpo. La posibilidad que se forme un coágulo dentro de la aurícula es mayor cuando confluyen una serie de factores que veremos a continuación.
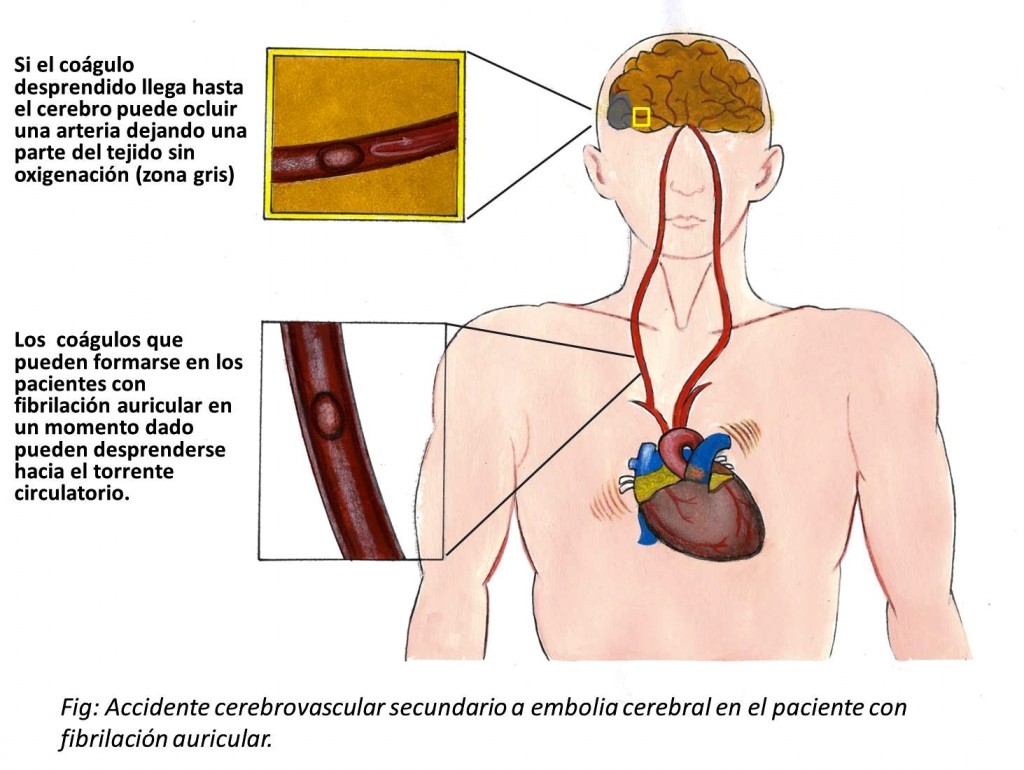
¿Es frecuente que se produzca una embolia cerebral?
El accidente cerebrovascular (ictus, embolia cerebral) se produce en una de cada 20 personas con esta arritmia cuando no se administra el tratamiento adecuado.
Pero el riesgo de sufrir este evento no es el mismo en todas las personas con fibrilación auricular, por lo que lo primero que hará su médico es determinar la probabilidad que tiene el usted de presentar una embolia.
El riesgo de que se formen coágulos depende de factores como la edad, existencia de enfermedad de las válvulas cardíacas, el nivel de azúcar en sangre, o que el paciente tenga hipertensión arterial, entre otros (véase lista completa abajo). Cuantos más factores se tengan, mayor será el riesgo.

En este contexto, es posible que algunos pacientes con fibrilación auricular no tengan que tomar ninguna medicación; pero, sin embargo, otras personas van a tener que recibir tratamiento anticoagulante oral para intentar que la sangre esté más diluida. Su médico se encargará de tomar esta decisión en función de sus características.
¿Cómo se trata la fibrilación auricular?
Como ya hemos comentado en la sección anterior, el tratamiento anticoagulante (también llamado antitrombótico) en los casos que lo precisen es la primera y más rentable de todas las medidas terapéuticas. Su médico le indicará el tipo de tratamiento que usted precisa para diluir la sangre y así prevenir la formación de coágulos.
Antes señalamos que la fibrilación auricular produce un ritmo cardíaco desordenado y habitualmente rápido. Por ello otros fármacos comúnmente indicados son aquellos utilizados para reducir la frecuencia del corazón. Estos tratamientos reducen la sensación de palpitaciones y mejoran la capacidad para realizar actividad física sin presentar fatiga. Existen diferentes tipos de fármacos con este efecto por lo que su médico tendrá que seleccionar el que más le conviene a usted en función de sus características. En ocasiones se precisa combinar varios tipos de fármacos para lograr un control adecuado de su frecuencia cardíaca.
Como ya mencionamos anteriormente, en algunos pacientes la fibrilación auricular no se manifiesta de forma permanente sino que se presenta como episodios de fibrilación auricular alternando con períodos en ritmo normal. Para estos pacientes podrían utilizarse medicamentos llamados antiarrítmicos, que pueden resultar eficaces a la hora de reducir recurrencias. La respuesta de cada paciente a los fármacos antiarrítmicos es variable, por lo que requieren un seguimiento estrecho en el que habitualmente debería implicarse también su cardiólogo.
¿Existen otras opciones de tratamiento?
En los pacientes que presentan un primer episodio de fibrilación auricular, cuando no presentan anomalías importantes en la estructura de su corazón, su médico puede proponerle la realización de una cardioversión eléctrica para intentar restaurar el ritmo normal por medio de una descarga eléctrica controlada sobre su corazón (este procedimiento se trata en otra sección).
En algunos casos muy seleccionados, sobre todo en pacientes con mala respuesta a tratamiento con fármacos antiarrítmicos, puede intentarse una técnica denominada “ablación por radiofrecuencia”. Este procedimiento es invasivo, requiere unas condiciones anatómicas determinadas, y sólo se realiza en hospitales de referencia. Aunque se explica con más detalle en otro capítulo, podemos decir resumidamente que se realiza introduciendo un electrodo a través de una vena de la ingle hasta el interior de su corazón; y, en ese lugar, se destruye una parte de los tejidos implicados en el mantenimiento de la Fibrilación Auricular. Su médico le indicará si usted es un candidato adecuado para este procedimiento.
Cambios en el estilo de vida en los pacientes con fibrilación auricular
Además de cumplir adecuadamente las prescripciones indicadas por su médico, usted también puede ayudar a su corazón. Consuma una dieta saludable. Reduzca el consumo de cafeína, ya que se sabe que algunas personas que toman café, té y refrescos de cola pueden empeorar sus síntomas.
Evite consumir más de 1 ó 2 bebidas con alcohol al día; y, si fuma, debería dejar de hacerlo.
Para saber más….
http://www.fibrilacion-auricular.org/Acerca-de-la-fibrilaci%C3%B3n-auricular
https://www.facebook.com/fibrilacionauricular
http://www.nlm.nih.gov/medlineplus/spanish/atrialfibrillation.html
http://es.heart.org/dheart/HEARTORG/Conditions/What-is-Atrial-Fibrillation_UCM_430962_Article.jsp
Referencias bibliográficas
Autor
Cardiólogo. Complexo Hospitalario Universitario de Ferrol
DESCARGA FIBRILACIÓN AURICULAR.pdf
Puedes valorar este artículo y dejar un comentario,

